در این نوشته می خوانید:
- علل تغییر رنگ دندان ها
- علل خارجی تغییر رنگ دندان ها
- علل داخلی تغییر رنگ دندان ها
- علل موضعی تغییر رنگ داخلی دندان ها
- نکروز پالپ
- خونریزی داخل پالپ
- باقی مانده های بافت پالپ پس از درمان اندودانتیک
- مواد اندودانتیک
- مواد پر کننده تاج دندان
- تحلیل ریشه
- بالا رفتن سن (کلسیفیکاسیون دیستروفیک)
- تکنیک های بلیچینگ دندانی که تحت درمان اندودانتیک قرار گرفته است
- درمان لکه های خارجی
- درمان لکه های داخلی
- درمان اولیه
- تکنیک بلیچینگ متحرک Walking
- آماده سازی حفره پالپ
- اعمال ماده بلیچینگ
- پر کردن موقت
تغییر رنگ دندان ها به دلایل، با ظواهر، در محل ها، و با وخامت های مختلفی اتفاق می افتد. این تغییر رنگ بر اساس محل قرار گیری دندان و نیز علت بروز آن می تواند به دو دسته داخلی و خارجی تقسیم شود. در این مقاله ما به بررسی علل مختلف تغییر رنگ دندان ها و روش هایی برای درمان آنها خواهیم پرداخت. در تکنیک walking bleach ابتدا باید درمان ریشه کامل شود. ماده بلیچینگ باید هر ۳ تا ۷ روز یک مرتبه تعویض شود. تکنیک ترموکاتالیستی شامل جایگذاری ماده بلیچینگ درون حفره پالپ است و پس از آن باید گرما اعمال شود.
در پایان هر ویزیت ماده بلیچینگ داخل دندان به جا گذاشته می شود تا بتواند تا ویزیت آینده به عنوان یک walking bleach عمل کند. بلیچینگ خارجی دندانی که تحت درمان اندودانتیک قرار گرفته است با یک تکنیک داخل مطب نیز نیاز به یک ژل با غلظت بالا نیاز دارد. اگر نتایج تکنیک walking bleach پس از ۳ تا ۴ جلسه رضایت بخش نباشند، تکنیک بلیچینگ خارجی می تواند مکمل آن باشد. این درمان ها نیاز به ماده پر کننده ای دارند که به صورت دائمی در جای خود چسبانده شود یا یک رزین کامپوزیت که با چسب به دندان چسبانده می شود، تا حفره دسترسی مسدود شود.

علل تغییر رنگ دندان ها
تشخیص صحیح علت تغییر رنگ دندان از اهمیت ویژه ای برخوردار است، زیرا تأثیر اساسی روی نتایج درمان دارد. بنابراین لازم است متخصصان دندانپزشکی درک و دانش صحیحی از ریشه یابی تغییر رنگ دندان ها داشته باشند تا به تشخیص صحیحی دست یابند که در نهایت به یک طرح درمان درست و مناسب دست یابند.
رنگ دندان با ترکیبی از پدیده های مرتبط با خواص نوری و نور تعیین می شود. اساساً، رنگ دندان بر اساس رنگ عاج آن و نیز رنگ های داخلی و خارجی آن تعیین می شود. رنگ های داخلی با ویژگی های نوری مینا و عاج دندان و اثر متقابل آنها با نور تعیین می شود. رنگ خارجی به جذب مواد روی سطح مینا بستگی دارد. هر گونه تغییری در ساختار مینا، عاج، یا ساختار کرونال پالپ می توانند موجب تغییر در ویژگی های عبور نور دندان شوند.
تغییر رنگ دندان ها از نظر علت، ظاهر، محل، شدت، و نیز شباهت آن به ساختار دندان متفاوت است. این تغییر رنگ ها را بر اساس محل آنها و نیز علت آنها، می توان به داخلی، خارجی، و ترکیبی از این دو تقسیم کرد.

علل خارجی تغییر رنگ دندان ها
علل اصلی کروموژن های حاصل از مصرف برخی منابع غذایی مانند شراب، قهوه، چای، هویچ، پرتقال، شیرین بیان، شکلات، تنباکو از روی عادت یا استفاده از دهانشویه ها، یا وجود پلاک روی سطح دندان ها.
علل داخلی تغییر رنگ دندان ها
علل سیستمیک
- تغییر رنگ دندان ها در نتیجه مصرف برخی داروها (تتراسایکلین)
- تغییر رنگ دندان ها در نتیجه علل متابولیک: کلسیفیکاسیون دیستروفیک، فلوئوروزیس
- تغییر رنگ دندان ها در نتیجه عوامل ژنتیکی: پورفیری اریتروپویتیک مادرزادی، فیبروز کیستیک لوزالمعده، هایپربیلیروبینمی (زردی نوزادان)، آملوژنزیس ایمپرفکتا، دنتینوژنز ایمپرفکتا
علل موضعی
- نکروز پالپ دندان
- خونریزی داخلی پالپ
- باقی ماندن بافت های پالپ درون حفره آن پس از درمان اندودانتیک
- مواد اندودانتیک
- موادی که برای پر کردن تاج دندان استفاده می شوند.
- تحلیل ریشه دندان
- بالا رفتن سن.
لکه های خارجی دندان ها روی سطح دندان ها یافت می شوند و به همین دلیل تقریباً به راحتی می توانند زدوده شوند. تمایل مواد به سطح دندان نقش حیاتی در رسوب لکه های خارجی دارد. نیروهای مختلفی وجود دارند که اجازه می دهند کروموژن ها به سطح دندان ها نزدیک شوند و مشخص نمایند آیا چسبندگی اتفاق خواهد افتاد یا خیر. میل به چسبندگی کروموژن ها با مواد مختلف متفاوت است، و مکانیزم هایی که قدرت چسبندگی را مشخص می کنند هنوز کاملاً شناخته نشده اند. به عنوان مثال، شواهد بالینی حاکی از این است که زدودن لکه های ناشی از قهوه و چای با بالا رفتن سن دشوارتر خواهد شد.
پر استفاده ترین فرایند برای زدودن و از بین بردن تغییر رنگ دندان ها از سطح دندان ها استفاده از مواد ساینده مانند خمیرهای پروفیلاکتیک است، یا ترکیبی از مواد ساینده و فعال روی سطح مانند خمیر دندان ها. این روش ها از انباشته شدن لکه ها جلوگیری می کند و تا میزان مشخصی لکه های خارجی را از بین می برند؛ اما، زدودن قانع کننده لکه ها به نوع تغییر رنگ یا لکه بستگی دارد. متأسفانه، فعل و انفعالات شیمیایی که میل انواع مواد مختلف را مشخص می نمایند که موجب بروز لکه های خارجی دندان ها می شوند هنوز به خوبی شناخته نشده است.
برخلاف تغییر رنگ های خارجی که روی سطح اتفاق می افتند، تغییر رنگ های داخلی در نتیجه وجود مواد کروموژن داخل مینا یا عاج دندان اتفاق می افتند که یا در طول دوره شکل گیری دندان یا پس از بیرون آمدن آن وجود داشته اند. این نوع لکه ها می توانند به دو دسته تقسیم شوند: قبل از بیرون آمدن و پس از بیرون آمدن. شایع ترین نوع لکه های قبل از بیرون آمدن دندان فلوئوروزیس اندمیک endemic fluorosis است که در نتیجه هضم فلوراید اضافی در طول رشد دندان اتفاق می افتد. یک روش برای زدودن لکه های فلوئوروزیس دندانی بر اساس ویژگی های ساختاری دندان فلوروتیک، مؤثر گزارش شده است. این روش از سه مرحله تشکیل شده است: اچ کردن مینای دندان با اسید هیدروکلریک ۱۲%، اعمال سدیم هیدروکلریک خالص، و پر کردن شیمیایی منفذهای خیلی ریز با یک چسب دندانپزشکی که با تاباندن نور خشک می شود.
لکه هایی که در نتیجه مصرف تتراسایکلین بوجود می آیند نیز در طول رشد دندان ها بوجود می آیند و نتیجه تداخل آنتی بیوتیک ها با کریستال های هیدروکسی آپاتیت در طول مرحله معدنی سازی هستند. شکل گیری بد بافت های دندانی که در نتیجه شرایط ارثی مانند دنتینوژنز ایمپرفکتا و آملوژنزیس ایمپرفکتا نیز می توانند موجب بروز لکه های دندانی قبل از تولد شوند. اختلالات هماتولوژیک مانند اریتروبلاستوز جنینی، تالاسمی، و کم خونی سلول داسی شکل نیز ممکن است به دلیل وجود خون لخته شده در توبول های عاج؛ باعث ایجاد لکه قبل از بیرون آمدن دندان شوند.
اتفاقات تروماتیکی که شکل گیری دندان ها را تحت تأثیر قرار می دهند نیز می توانند یکی دیگر از علل تغییر رنگ دندان ها قبل از بیرون آمدن آنها باشند. دندان ها ممکن است به شکلی مشابه دچار لکه های داخلی پس از بیرون آمدن شوند. بالا رفتن سن به صورت طبیعی نیز موجب بروز لکه های دندانی بعد از رشد می شوند که اغلب ناشی از رسوب عاج ثانویه، عاج سوم، و سنگ های پالپ هستند. همچنان گزارش شده است که برخی فرایندهای دندانپزشکی نیز، به دلیل آزاد شدن فلزات از، به عنوان مثال، ترمیم های آمالگام دندانی یا لک شدن ناقص حفره پالپ پس از درمان اندودانتیک، منجر به تغییر رنگ دندان ها می شوند.

علل موضعی تغییر رنگ داخلی دندان ها
نکروز پالپ
تحریک باکتریایی، مکانیکی، یا شیمیایی پالپ ممکن است منجر به نکروز بافت شود، که باعث آزاد شدن مواد مضر توسط محصولاتی می شود که می توانند به توبول ها نفوذ کنند و موجب تغییر رنگ عاج اطراف شوند. میزان تغییر رنگ ارتباط مستقیم با مدت زمان نکروز پالپ دارد. هر چه ترکیبات تغییر رنگ مدت زمان بیشتری درون حفره باقی بمانند، تغییر رنگ بیشتری اتفاق خواهد افتاد. این تغییر رنگ معمولاً می تواند با بلیچینگ داخلی برطرف شود.

خونریزی داخل پالپ
تخلیه پالپ یا ترومای شدید دندان می تواند موجب خونریزی داخلی درون حفره پالپ شود که در نتیجه پارگی عروق خونی اتفاق می افتد. متعاقباً، اجزاء خون درون توبول های دندان جاری می شوند، و موجب تغییر رنگ عاج اطراف خود می شوند. در ابتدا، تغییر رنگ موقتی روکش به رنگ صورتی می تواند مشاهده شود. به دنبال آن همولیز گلبول های قرمز اتفاق می افتد. سپس همheme (خونرنگزا) آزاد شده با بافت پوسیده پالپ ترکیب شده و آهن شکل می گیرد.
آهن به نوبه خود می تواند توسط سولفات هیدروژنی که با باکتری ها تولید شده است به سولفات آهن تیره تبدیل شود، که باعث تغییر رنگ دندان به خاکستری می شود. این محصولات می توانند در عمق توبول های عاجی نفوذ کنند و موجب تغییر رنگ کل دندان شوند.
عمق نفوذ عاجی میزان تغییر رنگ را مشخص می نماید، گرچه شواهد علمی اندکی وجود دارند که بتوانند این فرضیه را تأیید کنند. مطالعات در شرایط آزمایشگاهی نشان می دهند که علت اصلی تغییر رنگ دندان آسیب دیده غیر عفونی، تجمع مولکول هموگلوبین یا سایر مولکول های هماتین است.
در صورت عدم وجود عفونت، آزاد شدن آهن از حلقه پروتوپورفیرین protoporphyrin این اتفاق بعید است، زیرا هیچ واکنشی در نتیجه محصولات جانبی باکتریایی وجود ندارد. درک ماهیت تغییر رنگ و لک شدن دندان ها پس از ضربه، برای تولید مواد سفید کننده با فعالیت خاص مهم است.
اگر ضربه علت نکروز پالپ باشد، تغییر رنگ به مرور زمان شدیدتر می شود. با این حال، در غیر اینصورت، تغییر رنگ می تواند برعکس شود و دندان مجدداً می تواند درخشش اولیه خود را بدست بیاورد. نشان داده شده است که رنگ مایل به صورتی که در ابتدا پس از ضربه مشاهده می شود، اگر مجدداً خونرسانی به دندان صورت بگیرد، ظرف مدت ۲ تا ۳ ماه از بین خواهد رفت.

باقی مانده های بافت پالپ پس از درمان اندودانتیک
همان حوادثی که علت اصلی خونریزی داخل پالپ هستند، می توانند در نتیجه ترومایی اتفاق بیفتند که حین تخلیه پالپ و عدم برداشتن تمام باقی مانده های پالپ رخ می دهند. بافت های باقی مانده درون حفره پالپ به تدریج از بین می روند، و اجزاء خون می توانند درون توبول ها جریان پیدا کنند و موجب تغییر رنگ شوند. در صورتی که حفره دسترسی ناکافی باشد، مقداری از باقی مانده های پالپ می توانند درون حفره پالپ باقی بمانند و باعث تغییر رنگ تاج دندان شوند.
در این موارد، برداشتن همه بافت ها و بلیچینگ داخلی صحیح معمولاً موفقیت آمیز است، اما آنها غیر ضروری هستند و اگر باقی مانده های پالپ از درون حفره به خوبی تخلیه شوند می توان از بروز مشکل پیشگیری نمود.

مواد اندودانتیک
تخلیه ناقص مواد پر کننده و باقی مانده مواد سیل (مهر و موم) کننده یا داروهای حاوی تتراسایکلین از درون حفره پالپ می توانند باعث شوند دندانی که تحت درمان اندودانتیک قرار گرفته است دچار تغییر رنگ شود. این اتفاق مکرراً رخ می دهد اما با تخلیه همه مواد تا سطح زیر استخوان، به راحتی می توان از بروز آن جلوگیری کرد. مواد پر کننده و داروهای درون کانال که درون حفره پالپ مهر و موم شده اند، گاهی اوقات برای مدت زمان طولانی، در تماس مستقیم با عاج هستند، که اجازه می دهد به درون توبول های عاج نفوذ کنند. این مواد نیاز دارند مدتی در تماس مستقیم با عاج قرار بگیرند، قبل از آنکه امکان مشاهده هیچ تغییر رنگ قابل تشخیصی در تاج وجود داشته باشد.گرچه هیچ نفوذی در مینای دندان وجود ندارد، اما هنوز امکان مشاهده تغییر رنگ وجود دارد.
گرچه بلیچینگ داخلی دندان یک روش درمان انتخابی است، با این حال، پیش بینی نتایج آن به نوع ماده سیل کننده و طول مدتی بستگی دارد که رنگ دندان تغییر کرده است. به عنوان مثال، لکه های ایجاد شده توسط یون های فلزی با درمان بلیچینگ به سختی برطرف می شوند. بنابراین نیاز به زدودن و تخلیه همه باقی مانده ها با استفاده از مته برای پاکسازی دیواره های حفره، قبل از آغاز فرایند بلیچینگ، از اهمیت ویژه ای برخوردار است.
مواد پر کننده تاج دندان
ریز نشت ترمیم های رزین کامپوزیت قدیمی ممکن است موجب تغییر رنگ حاشیه های دندان و به مرور زمان بافت های دندانی به رنگ تیره شوند. آمالگامی که به عنوان ماده پر کننده استفاده می شود، به واسطه عناصر فلزی تیره رنگی که دارد، پس از درمان اندودانتیک می تواند رنگ عاج را به خاکستری تیره تغییر دهد. آمالگام ها وقتی برای احیاء آماده سازی دسترسی لینگوال یا شیار رشد در دندان های قدامی، و همچنین دندان های پرمولر استفاده می شوند، ممکن است موجب تغییر رنگ تاج دندان شود. سفید کردن این نوع تغییر رنگ دندان دشوار است و به نظر می رسد به دلیل قابلیت اکسید شدن محصولات به بافت های دندانی، به مرور زمان مجدداً ظاهر شود. گاهی اوقات ظاهر تیره تاج دندان تنها در نتیجه ترمیم آمالگام بوجود می آید که می تواند از طریق ساختار دندان مشاهده شود. در چنین مواردی، تعویض آمالگام با یک ترمیم زیبایی معمولاً مشکل را برطرف می کند.
پست های فلزی که برای ساخت یک کور (بخش مرکزی یا هسته ای) استفاده می شوند به علت شفافیت مینای دندان یا به دلیل یون های فلزی آزاد شده، ممکن است موجب تغییر رنگ تاج دندان شوند. عاج دندانی که رنگدانه تیره درون آن نفوذ کرده باشد، وقتی ترمیم برداشته هم می شود قابل مشاهده است.
تحلیل ریشه
تحلیل ریشه گرچه از نظر بالینی بدون علامت و نشانه است، اما گاهی اوقات ممکن است در ابتدا در قسمت پیوند سمان- مینا cementoenamel ظاهر صورتی رنگی (لکه های صورتی) ایجاد کند که در تشخیص افتراقی منشأ تغییر رنگ می تواند نقش ایفا کند.

بالا رفتن سن (کلسیفیکاسیون دیستروفیک)
در طول روند پیری طبیعی، رسوب فیزیولوژیک عاج ثانویه روی ویژگی انتقال نور دندان تأثیر می گذارد، که منجر به تیره شدن تدریجی بر اساس باریک شدن فضای پالپ می شود، که به نوبه خود منجر به افزایش ساختار دندان می شود که آن هم به نوبه خود شفافیت را تحت تأثیر قرار می دهد. علاوه بر این، ساختار شیمیایی دندان نیز به مرور زمان تغییر می کند.

تکنیک های بلیچینگ دندانی که تحت درمان اندودانتیک قرار گرفته است
بلیچینگ دندانی که تحت درمان اندودانتیک قرار گرفته است که با تغییرات کروماتیک همراه است، یک گزینه محافظه کارانه برای یک درمان زیبایی تهاجمی تر مانند قرار دادن روکش دندان یا ونیرها است. علاوه بر این، هنگامی که برای استفاده از ترمیم های فاقد فلز برنامه ریزی می شود، بلیچینگ کور می تواند برای بهبود نتایج زیبایی نهایی مفید باشد. این مواد نه تنها به ویژگی انتقال نور، بلکه به رنگ دندان هایی که احیاء می شوند نیز بستگی دارند.

درمان لکه های خارجی
متداول ترین فرایند برای درمان لکه های خارجی، درمان بهداشت تخصصی و با پولیش کردن سطح دندان ها با فنجان پیشگیری و خمیرهای ساینده کم و بیش تهاجمی است.
درمان لکه های داخلی
درمان لکه های داخلی ناشی از علل سیستمیک بدون کمک پروتزهای مصنوعی دشوار است. تکنیک میکرو ابریژن microabrasion می تواند به شکلی موفق برای درمان تغییر رنگ های سطحی نقائص مینای دندان استفاده شود. در حال حاضر، میکرو ابریژن مینای دندان یک تکنیک محافظه کارانه برای بهبود زیبایی ظاهری دندان هایی با نقص سطحی در نظر گرفته می شود. از آنجا که این تکنیک مینای خارجی سطحی دندان را بر می دارد، تشخیص صحیح از اهمیت ویژه ای برخوردار است.
برای از بین بردن لکه های داخلی، مواد شیمیایی مانند هیدروژن پراکسید نیاز هستند زیرا آنها به درون مینا و عاج دندان نفوذ می کنند و کروموژن ها را بی رنگ یا حل می کنند.
تغییر رنگ داخلی دندان ها نشانه اصلی سفید شدن دندانی است که ریشه آن پر شده است.
درمان اولیه
تعیین علت تغییر رنگ دندان مهم است. ابتدا، سطح دندان باید کاملاً تمیز شود تا میزان تغییر رنگ خارجی آن مشخص شود. به همین دلیل، داشتن بهداشت اولیه حرفه ای قبل از آغاز سفید کردن دندان بسیار مهم است. به بیمار باید اطلاع داده شود که نتایج درمان بلیچینگ قابل پیش بینی نیستند، و اینکه بهبود کامل رنگ در تمام موارد تضمین نمی شود. علاوه بر این، اطلاعات پیرامون مراحل مختلف درمان، مشکلات احتمالی، و این حقیقت باید ارائه شوند که اعمال ماده بلیچینگ اغلب لازم است تکرار شود تا بهترین نتایج حاصل شوند. گرفتن تصاویر قبل و بعد از درمان برای نشان دادن نتایج بدست آمده در انتهای درمان به بیمار بسیار کمک کننده است.
قبل از درمان باید یک تصویر رادیوگرافی با اشعه ایکس گرفته شود تا کیفیت پر شدگی ریشه دندان بررسی شود. پر شدگی نه تنها باید مانع عبور تاجی- آپیکال میکرو ارگانیسم ها شود، بلکه باید مانع رسیدن مواد بلیچینگ به بافت های آپیکال شود که به طور بالقوه اثرات مخربی به جای می گذارند. بنابراین، اگر ماده پر کننده به اندازه کافی نباشد، قبل از بلیچینگ باید تعویض شود و حداقل ۷ روز قبل از آغاز فرایند بلیچینگ باید ماده پر کننده جدیدی کار گذاشته شود.
ترمیم های ناکارآمد باید شناسایی و تعویض شوند؛ ضایعات پوسیده باید احیاء شوند. در صورتی که ترمیم های دندانی از نظر رنگ با دندان های طبیعی مطابقت نداشته باشند، آنها باید در انتهای درمان با مواد تعویض شوند که با دندان های سفید شده مطابقت داشته باشند. رنگ نهایی دندان ها در نتیجه بلیچینگ نمی تواند به صورت قابل اعتمادی پیش بینی شود، و این باعث می شود انتخاب رنگ صحیح مواد پر کننده قبل از بلیچینگ دشوار باشد. بنابراین، توصیه می شود که قبل از درمان ضایعات پوسیده احیاء شوند یا پر شدگی های ناکارآمد با مواد موقت تعویض شوند یا پس از تکمیل بلیچینگ ترمیم تعویض شود. باید تأکید کنیم که دندان ها باید با پر کننده های دارای بیشترین کیفیت ترمیم شوند تا از اثر گذاری ماده بلیچینگ اطمینان حاصل شود و از نشت ماده درون حفره دهان پرهیز شود.
بعلاوه، استفاده از رابر دم برای ایزوله کردن دندانی که درمان شده است، برای پیشگیری از عفونت مجدد کانال ریشه و نیز محافظت از ساختارهای مجاور در برابر ماده بلیچینگ از اهمیت ویژه ای برخوردار است. برای موارد دشوار امکان استفاده از رابر دم مایع وجود دارد.
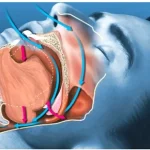
تکنیک بلیچینگ متحرک Walking
اولین توصیف تکنیک سفید کردن یا بلیچینگ متحرک با ترکیبی از سدیم پربورات و آب مقطر است. در این فرایند، ترکیب به مدت چند روز درون حفره پالپ باقی می ماند، و حفره دسترسی با سمان یا چسب موقت سیل (مهر و موم) می شود. برخی متخصصان به جای استفاده از هیدروژن پراکسید ۳۰% را به جای آب مقطر توصیه می کنند تا اثرگذاری بلیچینگ ترکیب افزایش پیدا کند. ترکیب سدیم پربورات و آب یا هیدروژن پراکسید امروزه نیز مورد استفاده قرار می گیرد و بارها به عنوان تکنیکی موفقیت آمیز برای بلیچینگ داخل تاج دندان توصیف شده است.
در مطالعات متعددی موفقیت آمیز بودن تکنیک بلیچینگ متحرک برای اصلاح تغییر رنگ شدید دندان ها در نتیجه مصرف تتراسایکلین گزارش شده است. این فرایند با درمان ریشه و از بین بردن عمدی حیات دندان آغاز می شود تا اعمال ماده بلیچینگ به داخل حفره پالپ ممکن شود. از آنجا که روش های از بین بردن عمدی حیات دندان و درمان های ریشه خطراتی به همراه دارند، مزایا و معایب این درمان باید ارزیابی شوند. گزینه های درمانی ترمیمی مانند ونیرهای سرامیکی باید به عنوان فرایندهای جایگزین مد نظر قرار بگیرند. بعلاوه، شواهدی وجود دارند مبنی بر اینکه بلیچینگ طولانی مدت با کاربامید پراکسید می تواند به نتایج مطلوب برسد.

آماده سازی حفره پالپ
قبل از آماده سازی حفره دسترسی باید رابر دم برای محافظت از ساختارهای مجاور کار گذاشته شود. باید حفره دسترسی به گونه ای شکل بگیرد که باقی مانده های مواد ترمیمی، مواد پر کننده دندان، و بافت های پالپ نکروتیک کاملاً تخلیه شوند. به همین دلیل، بویژه برای دندان های پیشین فک بالا، بسیار مهم است که شاخ های مزیال و دیستال پالپ در حفره دسترسی شامل شوند. زیرا آنها می توانند حاوی باقی مانده های نکروتیک پالپ باشند، که می توانند باعث تغییر رنگ دندان شوند. پاکسازی اضافی حفره پالپ با هیپوکلریت سدیم نیز توصیه می شود. در برخی گزارش ها، تهویه سطح عاج حفره دسترسی با اسید ارتوفسفریک ۳۷% برای از بین بردن لایه اسمیر و باز کردن توبول های عاجی توصیه شده است.
این باعث می شود نفوذ ماده بلیچینگ به عمق توبول ها و افزایش اثرگذاری آنها ارتقاء پیدا کند. علاوه بر این، توصیه شده است حفره پالپ قبل از اعمال ماده بلیچینگ با الکل پاکسازی شود تا عاج دندان دهیدراته شود و میزان کشش سطحی کاهش پیدا کند؛ متعاقباً ماده بلیچینگ با راحتی بیشتری به درون عاج دندان نفوذ پیدا خواهد کرد و اثرگذاری آن افزایش پیدا خواهد کرد. با این حال، مطالعات نشان داده اند که از بین بردن لایه اسمیر با اسید ارتوفسفریک ۳۷% اثر گذاری بلیچینگ سدیم پربورات یا پراکسید با غلظت بالا را بهبود نمی دهد. علاوه بر این، پیش درمان عاج دندان با اسید ممکن است منجر به نفوذ ماده بلیچینگ به داخل پریودنشیوم شود. بنابراین، زدودن و از بین بردن لایه اسمیر از داخل عاج حفره پالپ قبل از فرایند بلیچینگ هنوز هم مسئله ای بحث برانگیز است.

اعمال ماده بلیچینگ
سدیم پربورات (تتراهیدرات) ترکیب شده با آب مقطر با نسبت ۲:۱ (گرم در میلی لیتر) ماده سفید کننده مناسبی است. در صورتی که تغییر رنگ شدید اتفاق افتاده باشد، هیدروژن پراکسید ۳% می تواند به جای آب استفاده شود. ماده بلیچینگ باید هر ۳ تا ۷ روز تعویض شود. نتایج بلیچینگ موفق، بسته به وخامت تغییر رنگ، پس از ۲ تا ۴ جلسه قابل ملاحظه خواهند بود. به بیمار باید آموزش داده شود تا رنگ دندان را به صورت روزانه ارزیابی کند و در صورت قابل قبول بودن بلیچینگ به مطب مراجعه کند تا جلوی سفید شدن بیش از حد دندان گرفته شود.

پر کردن موقت
قبل از اعمال ماده بلیچینگ، حاشیه های مینای حفره باید با اسید ارتوفسفریک ۳۷% اچ شود تا ماده پر کننده به طور موقت اعمال شود. تکنیک بلیچینگ متحرک نیاز به یک سیل بی عیب و نقص اطراف حفره دسترسی با رزین کامپوزیت یا کامپومر دارد تا از اثرگذاری آن اطمینان حاصل شود و از نشت ماده بلیچینگ به درون حفره دهان اجتناب شود. در صورتی که از پر شدگی موقت استفاده شود، نمی توان آن را تضمین کرد. علاوه بر این، سیل خوب از آلودگی مجدد عاج به میکرو ارگانیسم ها جلوگیری می کند و خطر ایجاد لکه های جدید را کاهش می دهد. اغلب قرار دادن ماده پر کننده روی ماده بلیچینگ نرم دشوار است.
گلوله پنبه استریل کوچکی که به ماده باندینگ عاج آغشته شده است روی ماده بلیچینگ قرار داده می شود و با نور کیور می شود، از این طریق قرار دادن ماده پر کننده ساده و راحت می شود. ماده پر کننده موقت تنها باید به مینای حاشیه حفره دسترسی متصل شود. در طول این مرحله درمان، حفره پالپ با ماده بلیچینگ پر می شود نه با ماده ترمیم کننده چسبناک، به گونه ای که هیچ ثبات داخلی درون دندان ایجاد نمی شود. بنابراین، باید افزایش خطر شکستگی به بیمار اطلاع داده شود.